Оценка травматичности видеоассистированных доступов при хирургическом лечении неспецифического спонтанного пневматоракса
А.С. Аллахвердян, В.С. Мазурин, С.В. Додонкин, А.А. Харькин. Хирургическое торакальное отделение – руководитель, проф. В.С. Мазурин. МОНИКИ им. М.Ф. Владимирского. г. Москва
Внедрение современной видеохирургической техники внесло существенные изменения в методики торакальных операций. Наряду с «классическими» видеоторакоскопическими операциями очень широко применяются видеоассистированные с использованием малых или миниторакотомий. Эти доступы позволяют хирургам решать разнообразные задачи с меньшим травматизмом операций [1-14]. Однако, сам факт применения видеоассистенции не может автоматически отнести выполненную операцию к разряду малотравматичной.
Применяемые видеоассистированные доступы значительно различаются по объему рассекаемых тканей (в первую очередь мышц). Авторы, публикующие результаты вмешательств из минидоступов, в качестве критерия их малой травматичности, как правило, приводят только длину кожного разреза (обычно 4- 10 см ) [1, 9, 14]. Отсутствие четкой классификации этих доступов по степени травматизма, приводит к затруднениям в сравнительном анализе этих операций и к очень приблизительной оценке их результатов [9]. В данной работе мы проводим сравнительную оценку травматичности видеоассистированных доступов, основанную на ближайших и отдаленных результатах хирургического лечения спонтанного рецидивирующего пневматоракса.
Материалы и методы .
В хирургическом торакальном отделении МОНИКИ за 2000–2005 гг. по поводу рецидивирующего неспецифического спонтанного пневматоракса, развившегося на фоне буллезной эмфиземы легких, оперировано 156 больных. Средний возраст составил 32±13,5 лет. Соотношение мужчин и женщин - 84/72.
Всем больным до операции и в отдаленные сроки выполнялись рентгенологические (в том числе РКТ с денситометрией легочной паренхимы) исследования легких, позволявшие выявить пневматоракс и признаки эмфизематозного процесса в легких и исключить вторичный характер заболевания. Функция внешнего дыхания (ФВД) исследовалась посредством бодиплетизмографии.
Операции были сходными по объёму и в основном отличались степенью травматизма доступов. Всем больным выполнялась париетальная субтотальная плеврэктомия с атипичной
резекцией верхушки легкого. 41 операция из 156 (26,3%) выполнена «классическим» видеоторакоскопическим доступом. Только у 24,4% (38 из 156) больных применялся стандартный передне-боковой торакотомный доступ. В остальных случаях (71 больной (45,5%)) использовались малотравматичные доступы с применением видеоассистенции.
Мы применяли малые торакотомные (миниторакотомные) доступы, при котором разрез кожи составлял от 3 до 7 см (в среднем 4,7см) и не рассекались большая грудная мышца и широчайшая мышца спины. Причем, в 32 случаях (20,5 % из общего числа оп ераций) разрез межреберных мышц выполнялся на протяжении более 8см. В 28,8% ( 45 операции) - на протяжении 6-8см (см. таблицу 1).
Мы решили подразделить малые доступы на миниторакотомный и малотравматичную торакотомию. А в качестве основного критерия при этом использовать протяженность разреза межреберных мышц. В соответствии с этим мы различаем используемые доступы по следующим признакам:
• Видеоторакоскопический доступ (рисунок 1.): разрезы кожи и мышц 1- 3 см .
• Миниторакотомный доступ (рисунок 2.):
разрез кожи 4-5см, межреберных мышц 6-8см,
большая грудная и широчайшая мышца спины не рассекаются.
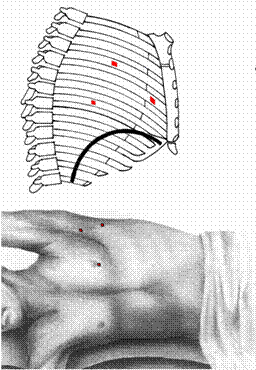
Рисунок 1. Видеоторакоскопический доступ.
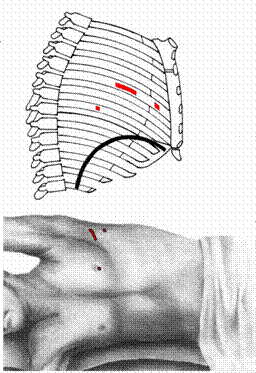
Рисунок 2. Миниторакотомный доступ.
• Малотравматичная боковая торакотомия (рисунок 3.):
разрез кожи и межреберных мышц более 8см,
большая грудная и широчайшая мышца спины не рассекаются.
• Стандартный переднебоковой торакотомный доступ (рисунок 4.):
разрез кожи и межреберных мышц более 8см,
большая грудная и широчайшая мышца спины рассекаются.
Характер доступов и непосредственные результаты операций представлены в таблице.
|
Доступ |
Кол-во больных |
Средняя длительность применения наркотических аналгетиков, (дни) |
Средний послеоперационный койко-день (дни) |
Осложнения (абс.,%) |
|
Стандартная торакотомия |
38 |
4,5 |
10,9 |
3 (7,9%) |
|
Малотравматичная торакотомия |
32 |
4,3 |
10,3 |
2 (6,3%) |
|
Миниторакотомия |
45 |
2,7 |
5,2 |
2 (4,4%) |
|
Видеоторакоскопический |
41 |
2,2 |
4,6 |
3 (7,3) |
|
Итого |
156 |
3,3 |
7,5 |
10 (6,4%) |
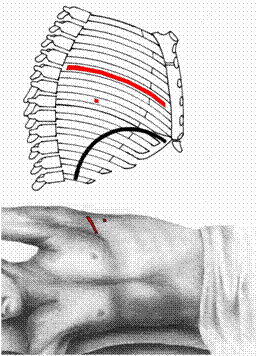
Рисунок 3. Малотравматичная боковая торакотомия.
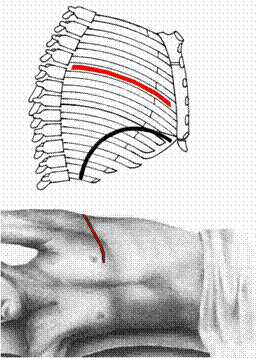
Рисунок 4. Стандартный переднебоковой торакотомный доступ.
Результаты.
После видеоторакоскопических операций (без применения миниторакотомных доступов) средний послеоперационный койко-день – 4,6; наркотические аналгетики использовались в среднем 2,2 дня (см. таблицу 1 ). После операций стандартным торакотомным доступом, средний послеоперационный койко-день – 10,9; наркотические аналгетики использовались в среднем 4,5 дней.
После видеоторакоскопических операций с применением миниторакотомных доступов средний послеоперационный койко-день – 5,2; наркотические аналгетики использовались в среднем 2,7 дня (без достоверных отличий с группой больных, перенесших видеоторакоскопические операции без миниторакотомных доступов).
В группе больных с малотравматичной боковой торакотомией эти показатели составили 10,3 и 4,3 соответственно (без достоверных отличий с группой больных, перенесших операции стандартным торакотомным доступом).
По количеству послеоперационных осложнений исследуемые группы больных достоверно не отличалось (см. табл. 1 ).
Интересен результат изучения показателей ФВД в предоперационном периоде и по прошествии 1 года после операции. Обследовано 86 больных, оперированных различными доступами (см. рис. 5 ). Во всех группах больных отмечено уменьшение остаточного объема легких (ООЛ) вследствие редукции легочной ткани. Казалось бы, жизненная емкость легких (ЖЕЛ) должна также увеличиться у всех пациентов. Однако она увеличилась только у больных после видеоторакоскопических и миниторакотомных операций - в среднем на 10%. Причем, эти различия достоверны (р
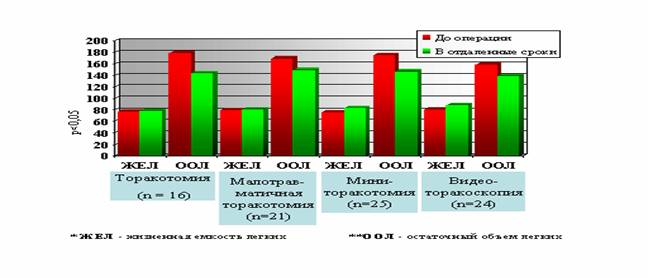
Рисунок 5. Показатели ФВД у больных, оперированных различными доступами (n=86).
Заключение.
На наш взгляд миниторакотомные доступы с рассечением межреберных мышц на протяжении более чем 8 см следует отнести к малотравматичным торакотомным. Травматизм такого доступа мало отличается от стандартной передне-боковой торакотомии. При миниторакотомии с рассечением межреберных мышц менее чем на 8 см значимо не увеличивается травматичность операции по сравнению с видеоторакоскопическими операциями без миниторакотомных доступов.
Считаем целесообразным подразделить используемые доступы к органам плевральной полости на малоинвазивные и торакотомные следующим образом:
I. Видеоторакоскопические (малоинвазивные) доступы :
а) без миниторакотомии;
б) с миниторакотомией.
II. Торакотомные доступы:
а) малотравматичные;
б) стандартные.
Одним из преимуществ миниторакотомного доступа, как и видеоторакоскопического, отсутствие эффекта «выключенного» межреберья. Этот эффект возникает после применения торакотомных доступов и препятствует увеличению ЖЕЛ в отдаленном периоде .
Безусловно, видеоторакоскопический доступ предпочтительнее при хирургическом лечении неспецифического спонтанного пневматоракса. Однако, при необходимости выполнения сложных технических приемов, миниторакотомный доступ является методом выбора и не ухудшает ближайших и отдаленных результатов лечения.
Литература.
1. Ахпателов А.Э. Разработка оптимальной хирургической тактики с использованием миниинвазивных операций при травме грудной клетки, спонтанном пневматораксе и эмпиеме плевре.//Автореф. дис... канд. мед. наук.- Тюмень. 2003 - 25с.
2. Гарипов Р.М., Плечев В.В., Авзалетдинов А.М. и др. Применение малоинвазивной технологии для лечения больных с осложненными травмами грудной клетки.// Эндоскопическая хирургия// 2005. - № 1.-с. 34.
3. Колос А. И., Такабаев А. К. О роли торакотомии в хирургическом лечении осложненных травм грудной клетки . // Эндоскопическая хирургия// 2005. - № 1.-с. 70
4. Нагаев А.С., Перепелицын В.Н., Огородников М.А. Видеоторакоскопические операции в лечении рецидивного спонтанного пневматоракса.// Эндоскопическая хирургия// 2002. - № 2.-с. 35-36
5. Разумовский А.Ю., Алхасов Н.В., Кудикова Н.В. и др. Возможности хирургической торакоскопии в детском возрасте.// Эндоскопическая хирургия// 2005. - № 1.-с. 111.
6. Сигал Е.И., Бурмистров М.В., Хамидуллин Р.Г. и др. Видеоторакоскопия в диагностике и лечении доброкачественных и злокачественных заболеваний органов грудной клетки: 10-летний опыт.// Эндоскопическая хирургия// 2005. - № 1.-с. 138
7. Casadio C., Rena O., Giobbe R. et al. Stapler blebectomy and pleural abrasion by video-assisted thoracoscopy for spontaneous pneumothorax. // J Cardiovasc Surg (Torino) (Italy)// Apr 2002- 43(2)-p.259-62
8. Eichfeld U., Dietrich A., Ott R., Kloeppel R. Video-Assisted Thoracoscopic Surgery for Pulmonary Nodules After Computed Tomography-Guided Marking With a Spiral Wire.// Ann Thorac Surg.//2005-V79-p.313-316.
9. Freixinet J.L., Canal н s E., Juli б G., Rodriguez P., Santana N., de Castro F.R. Axillary thoracotomy versus videothoracoscopy for the treatment of primary spontaneous pneumothorax. // Ann Thorac Surg.//2004-V78-p.417-420.
10. Hatz R.A., Kaps M.F., Meimarakis G. et al. Long-term results after video-assisted thoracoscopic surgery for first-time and recurrent spontaneous pneumothorax.// Ann Thorac Surg (United States)//- Jul 2000- V.70(N1)- p.253-7
Поделитесь с друзьями